通常の評価においてはレッドフラッグをスクリーニングしてから、あらゆる病態や機能障害が同等に存在する可能性があるという前提で問診や検査・測定を進めていく。しかし実際は筋スパズムによる痛みが圧倒的に多いので、それが原因の可能性が高いという前提で評価を進める方が早く原因を絞り込める。
1. レッドフラッグの有無を判別する
2. 運動器の組織損傷・炎症の有無を判別する
3. 痛覚変調性疼痛の有無を判別する(初回検査だけでは困難で、治療に対する反応も含めて判断する)
4. 筋スパズムの有無を判別する
*当然、全ての病態が同時に存在する場合もある
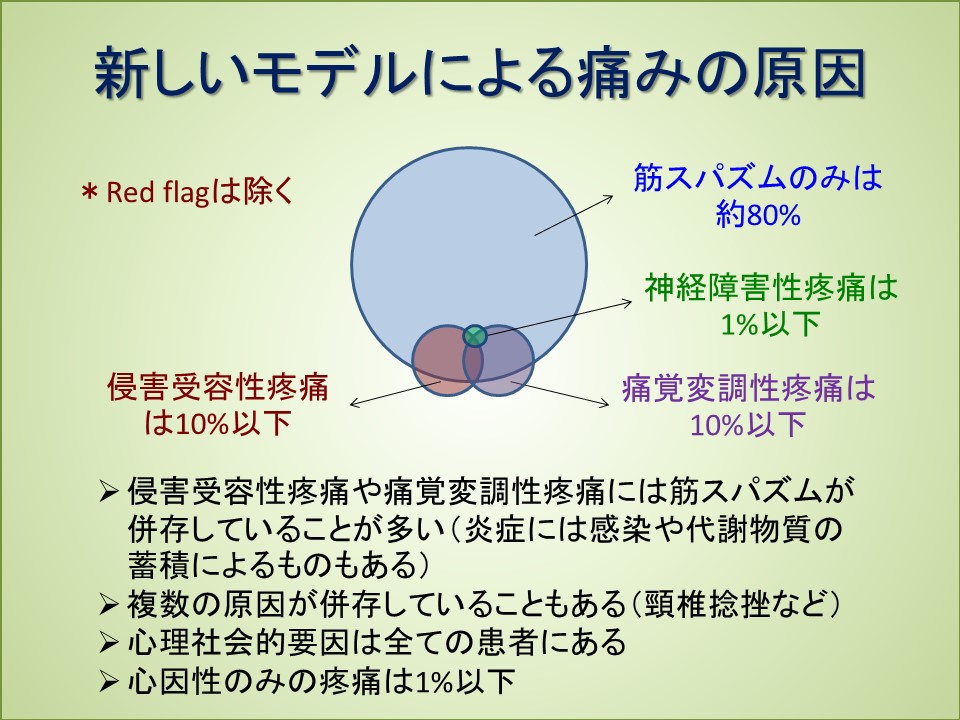
たとえば腰痛症では非特異的腰痛が7割と言われているが、これは筋スパズムによるものが多い。しかし若年者では脊椎分離症、青壮年では腰椎椎間板ヘルニア、高齢者では圧迫骨折や腰部脊柱管狭窄症が痛みの原因の場合もあるので見落としてはいけない(構造異常を進行させないリスク管理が必要)。ただし画像所見で上記の病態が見つかっても痛みは筋スパズムによることもある。
痛覚変調性疼痛の有無を判別するにはCentral Sensitization Inventory (CSI)が有用である。CSIの日本語版やそのショートバージョンは西上PTが開発している。ただしこれらの評価表では見落とされる場合もあり、CSIを開発した論文では詳細な身体所見の一覧を紹介している。
また徒手療法を行っても筋スパズムが軽減しない場合や再発を繰り返す場合、筋スパズムが軽減しても運動時痛が軽減しない場合も痛覚変調性疼痛の可能性がある。ただし繰り返しになるが、このような場合にはまずレッドフラッグの再確認が必要である。
(痛みと治療の論考集リンク)
痛みの病態の評価 *作成中
痛みの原因となる筋スパズムの発見方法
【動作時痛】
動作に関与する筋を運動学的に解釈
(伸長痛、短縮痛、収縮痛の観点から)
【安静時痛】
姿勢保持に関与する筋を運動学的に解釈
不良姿勢なら伸長痛、短縮痛
良姿勢なら持続的収縮痛、坐位では殿部の圧痛
*臥位での安静時痛は内臓器系の異常や炎症を疑う(姿勢を変えても続くとき)
以上から予測した筋を触診し、筋緊張の亢進と圧痛があれば筋スパズムと判断する。
圧痛ではなく違和感やくすぐったさを患者が訴える場合も該当する。