治らない患者さんの症候や徴候をまとめてみると、ある症候群と重なることが分かった。それは線維筋痛症である。自分自身のイメージでは線維筋痛症は重度で日常生活に大きな支障がある患者像を想定していたが、実際はもっと軽症な方まで含まれた疾患であった。この疾患の原因は不明だが、病態にはCentral
sensitization(中枢神経の感作)が関係していることが分かっている。
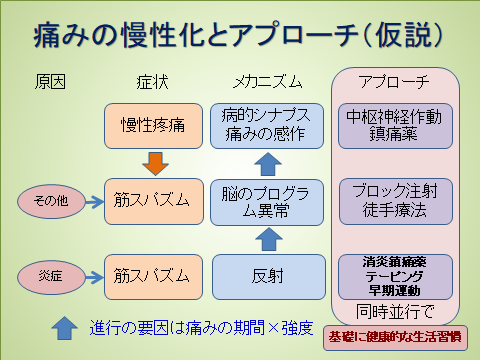
また痛みの原因として中枢機能障害性疼痛という概念が提唱されている。その定義と存在については国際疼痛学会(IASP)内でも議論が続いているが、大脳基底核や脳幹の神経ネットワークの異常による疼痛の下行性抑制系の機能減弱がそのメカニズムとして考えられ、線維筋痛症や舌痛症,あるいは器質的な異常も精神疾患もない腰痛症などの慢性疼痛疾患が該当するものと考えられている。(住谷昌彦,
2016)
また非器質的疼痛、心理社会的疼痛、機能性疼痛症候群といった用語もあり、統一がされていなかった(三木健司, 2018)。そして2017年に国際疼痛学会はNociplastic
pain:痛覚変調性疼痛という用語を採用し、2020年に定義の改訂版が出された( Raja SN, et al, Pain. 2020)。
さらに調べていくと一般的な疾患である変形性関節症、腰痛症、肩関節周囲炎などでも痛みの中枢性感作の報告がたくさんあることが分かった。
そこで難治性の患者さんに対して中枢神経に作用する薬物療法の導入をDrと相談しながら進めていった。すると早い人では1週間、遅い人でも2か月ほどで痛みの改善が確認された。もちろん全員が反応を示したわけではなかったが、今までどうすることもできなかった患者さんの改善は新たな光となった。
患者さんの痛みを取るために、様々な治療法を学んでは使ってみる試行錯誤の日々を何年間も続けて来た。徒手療法に限らず、物理療法、運動療法、装具療法、認知行動療法など。まだどこかに治せる方法があるのではないかという気持ちは持ちつつも、20数年の過程を踏まえて理学療法の限界を受け入れる決断をした。痛みの治療には薬物療法(注射も含め)と理学療法の併用が基本であることが分かった。
最近発表された運動器疾患のガイドラインにおいても中枢神経に作用する鎮痛薬の使用が推奨されている。
OARSI treatment guidelines 2014
神経障害性疼痛薬物療法ガイドライン 2016
線維筋痛症診療ガイドライン 2017
慢性疼痛ガイドライン 2018
腰痛診療ガイドライン2019
住谷昌彦:痛みの脳内調節機構と中枢機能障害性疼痛,Practice of pain management 6(4), 236-239, 2016
三木健司:外傷性頚部症候群,ペインクリニック 39: S115-S122, 2018
Raja SN, et al: The Revised IASP definition of pain: concepts, challenges,
and compromises, Pain. 2020; 161(9): 1976–1982
(痛みと治療の論考集リンク)
膝OAでは中枢神経に機能障害が生じている